Imaginez perdre soudainement le contrôle de vos jambes ou de vos bras à cause d'un accident de voiture ou d'une chute. C'est la réalité brutale d'une lésion de la moelle épinière (LME), un traumatisme qui coupe la communication entre le cerveau et le reste du corps. Mais si le choc initial est dévastateur, la science a fait des bonds prodigieux. Aujourd'hui, on ne se contente plus de stabiliser le patient ; on cherche à lui rendre son autonomie grâce à des technologies qui semblaient sorties de la science-fiction il y a vingt ans.
L'objectif ici n'est pas de promettre un miracle, car chaque blessure est unique, mais de comprendre comment on récupère des fonctions, quelles sont les options de rééducation et quels outils peuvent transformer le quotidien. Que vous soyez un proche, un patient ou simplement curieux, voici comment se structure le chemin vers la reconstruction.
L'impact direct : comprendre la perte de fonctions
Quand la moelle épinière est touchée, tout dépend de la "hauteur" de la lésion. Plus le traumatisme est haut (vers le cou), plus les conséquences sont lourdes. On distingue généralement les lésions complètes, où aucune sensation ou mouvement ne passe sous le niveau de la blessure, des lésions incomplètes, où quelques fibres nerveuses restent intactes. C'est une nuance cruciale : environ 59 % des personnes atteintes d'une paraplégie incomplète retrouvent une certaine capacité de marche, contre seulement 1 à 3 % pour les cas complets.
Les pertes ne sont pas seulement motrices. On parle de dysfonctions autonomes. Cela signifie que le corps a du mal à gérer les fonctions "automatiques" : la régulation de la température, la vessie ou encore les intestins. Pour beaucoup, gérer ces aspects demande entre 45 et 90 minutes de soins spécialisés chaque jour. C'est un combat invisible mais permanent pour maintenir une dignité et une santé globale.
Le marathon de la rééducation neurologique
La rééducation neurologique ne commence pas après la sortie de l'hôpital, mais dès les 24 à 72 premières heures suivant la stabilisation médicale. Pourquoi attendre ? Parce que le corps s'atrophie vite. On commence par des exercices de mobilité passive pour éviter que les articulations ne se bloquent (les contractures) et que les muscles ne fondent.
Dans les centres spécialisés, on utilise une approche multidisciplinaire. Vous n'avez pas juste un médecin, mais une équipe composée de neuropsychologues, de kinésithérapeutes et d'ergothérapeutes. Le rythme est intense : souvent trois heures de thérapie par jour, cinq jours par semaine. L'idée est de forcer le cerveau et la moelle à créer de nouveaux chemins, un processus appelé plasticité neuronale.
Pour les blessures cervicales (C1-C4), l'accent est mis sur la respiration. Des techniques comme la spirométrie incitative et la percussion thoracique permettent de réduire les risques de pneumonie de 65 %. C'est une question de survie avant même d'être une question de mobilité.
| Niveau de lésion | Priorité thérapeutique | Outils clés | Objectif principal |
|---|---|---|---|
| Cervical (C1-C4) | Fonctions vitales & Respiration | Spirométrie, Stimulation diaphragmatique | Survie et autonomie respiratoire |
| Cervical (C5-C6) | Mobilité des bras et mains | Orthèses, Exercices de supination | Indépendance pour les repas/hygiène |
| Thoracique / Lombaire | Mobilité du tronc et membres inf. | Tapis roulant avec support, FES | Marche assistée ou autonomie en fauteuil |
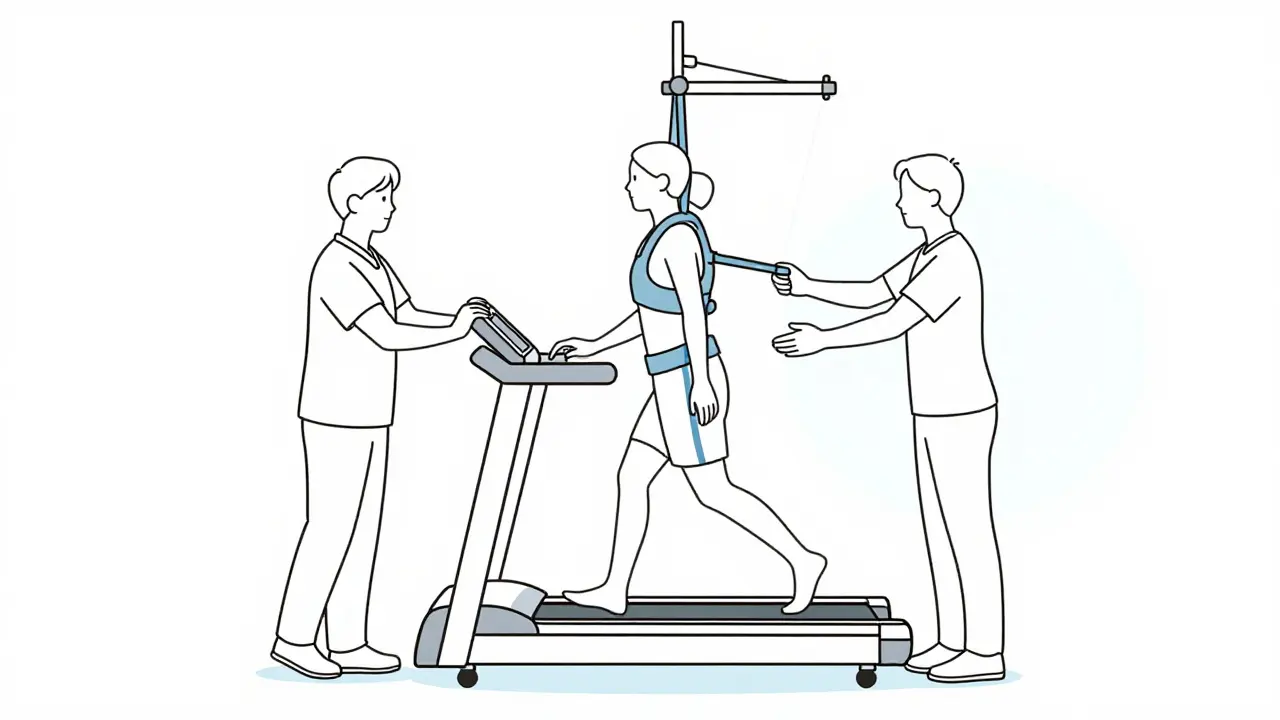
L'apport des aides techniques et de la robotique
L'innovation a transformé le fauteuil roulant en point de départ et non plus en destination finale. Aujourd'hui, on utilise la stimulation électrique fonctionnelle (FES). Imaginez un courant électrique léger qui force un muscle paralysé à se contracter. Utilisé sur un vélo (cycle-ergométrie), le FES peut augmenter la consommation maximale d'oxygène de 14,3 %, bien mieux que le cyclisme manuel classique. Cela prévient les maladies cardiovasculaires, fréquentes chez les patients immobiles.
Puis viennent les exosquelettes comme Ekso ou ReWalk. Ce sont des structures robotiques portées comme une armure qui permettent à une personne paraplégique de se tenir debout et de marcher. C'est un gain psychologique immense, mais attention au piège : ces machines sont coûteuses et épuisantes. Une session dure rarement plus de 30 à 45 minutes car l'effort énergétique demandé au patient est colossal.
Plus récemment, des dispositifs comme le TPAD (Tethered Pelvic Assist Device) aident à l'entraînement de l'équilibre, tandis que les interfaces cerveau-machine commencent à montrer des résultats impressionnants, avec une amélioration de 38 % de la fonction manuelle pour certaines lésions cervicales dans des essais préliminaires.

Les obstacles du quotidien : au-delà du médical
La rééducation n'est pas qu'une affaire de muscles et de machines. Le choc psychologique est immense. Les données montrent que 82 % des patients bénéficient énormément du counseling par les pairs. Parler avec quelqu'un qui a traversé la même épreuve est souvent plus efficace que n'importe quelle thérapie classique pour accepter sa nouvelle condition.
Il y a aussi la barrière financière. Si les technologies progressent, leur accessibilité stagne. De nombreux patients abandonnent leurs programmes d'exercices à domicile après six mois, faute de motivation ou de suivi. De plus, le coût des sièges spécialisés pour fauteuils roulants peut représenter des milliers d'euros de reste à charge, rendant l'accès au confort et à la prévention des escarres difficile pour les ménages modestes.
Conseils et étapes pour optimiser la récupération
Si vous ou un proche commencez ce parcours, gardez en tête ces règles d'or :
- L'anticipation : Ne commencez pas la rééducation "quand vous vous sentirez prêt". Le timing (24-72h) est critique pour les résultats à long terme.
- La spécificité : Un tapis roulant avec support de poids corporel est souvent 23 % plus efficace pour augmenter la vitesse de marche qu'une marche classique au sol pour les lésions incomplètes. Demandez ces options.
- La gestion de la spasticité : Les contractions musculaires involontaires sont courantes. Une approche combinant médicaments (comme le baclofène) et injections de toxine botulique peut réduire la spasticité de 40 à 60 % chez la majorité des patients.
- L'éducation des aidants : Les transferts (du lit au fauteuil) doivent être appris rigoureusement. Une mauvaise technique cause 32 % des blessures à l'épaule chez les soignants et les proches.
Quelle est la différence entre une lésion complète et incomplète ?
Une lésion complète signifie que tous les canaux de communication sont coupés au niveau de la blessure : aucune sensation ni mouvement ne passent. Une lésion incomplète signifie que certaines fibres nerveuses sont préservées, permettant parfois de conserver une sensibilité partielle ou quelques mouvements, ce qui augmente considérablement les chances de récupération fonctionnelle.
Les exosquelettes peuvent-ils remplacer la marche naturelle ?
Non, ils ne remplacent pas la marche naturelle au sens neurologique, mais ils permettent une locomotion assistée. Ils sont surtout utilisés comme outils de rééducation pour maintenir la densité osseuse, améliorer la circulation et offrir un bénéfice psychologique en permettant au patient de retrouver une position verticale.
Combien de temps dure la phase de rééducation intensive ?
La phase subaiguë en centre spécialisé dure généralement entre 6 et 12 semaines. Cependant, la rééducation est un processus à vie. L'essentiel des gains fonctionnels pour les lésions incomplètes se produit durant la première année, mais le suivi outpatient continue souvent pendant plusieurs années.
Qu'est-ce que la stimulation électrique fonctionnelle (FES) ?
La FES consiste à appliquer des impulsions électriques sur des muscles paralysés pour provoquer leur contraction. Cela permet de simuler un mouvement (comme pédaler sur un vélo) pour éviter l'atrophie musculaire et améliorer la santé cardiaque.
Peut-on récupérer après une lésion C1-C4 ?
C'est le niveau le plus sévère. La récupération complète est rare, mais les progrès sont possibles grâce aux nouvelles technologies. Par exemple, les systèmes de stimulation du diaphragme peuvent réduire la dépendance au respirateur de 74 %, changeant radicalement la qualité de vie.