Le diabète n’est pas seulement une question de taux de sucre dans le sang. C’est aussi une bataille quotidienne contre les effets secondaires des médicaments qui, parfois, rendent la gestion de la glycémie plus difficile que la maladie elle-même. Près de la moitié des patients arrêtent leur traitement dans les douze mois après son début - pas parce qu’ils ne veulent pas guérir, mais parce que les effets indésirables les rendent insupportables.
La metformine : le pilier, mais avec des effets gênants
La metformine reste le premier choix pour le diabète de type 2. Elle ne fait pas chuter la glycémie jusqu’à l’hypoglycémie, elle aide à perdre du poids et elle protège le cœur. Mais pour 20 à 30 % des patients, elle provoque des maux d’estomac : brûlures, nausées, vomissements, ballonnements. Ces symptômes ne sont pas rares - ils sont normaux, au début.
La clé ? Commencer à 500 mg par jour, avec un repas, et augmenter très lentement. Beaucoup de gens abandonnent la metformine parce qu’ils la prennent à jeun ou en trop grande dose trop vite. La version prolongée (XR) réduit ces effets de 25 %. Et si les symptômes persistent après trois mois, il faut envisager un changement, pas une souffrance silencieuse.
Un autre risque méconnu : une carence en vitamine B12. Avec plus de quatre ans d’utilisation, 5 à 10 % des patients développent une déficience. Les signes ? Fatigue extrême, essoufflement, étourdissements. Ce n’est pas un effet secondaire « mineur » - c’est une menace pour le système nerveux. Les experts recommandent 1 500 mcg de B12 par jour pour les patients sur metformine à long terme.
Les sulfonylurées : le piège de l’hypoglycémie
Les sulfonylurées comme le glipizide ou l’amaryl stimulent le pancréas pour produire plus d’insuline. Elles abaissent bien la glycémie - mais trop. Elles causent une hypoglycémie chez 15 à 20 % des patients. Ce n’est pas un simple malaise. C’est un danger : transpiration, tremblements, battements de cœur rapides, confusion, voire coma.
Les patients disent souvent : « Je n’ai jamais eu de problème avant. » Puis un jour, ils tombent en syncope en conduisant ou au travail. L’hypoglycémie est silencieuse. Elle ne donne pas toujours de signes clairs. C’est pourquoi les médecins recommandent le « règle 15-15 » : 15 grammes de sucre rapide (jus d’orange, bonbons), puis attendre 15 minutes pour vérifier la glycémie. Si elle est toujours basse, répéter.
Les moniteurs de glycémie continue (CGM) réduisent les épisodes sévères de 40 %. Pour les personnes âgées ou celles qui travaillent en sécurité (conducteurs, opérateurs de machines), les sulfonylurées sont souvent une mauvaise option. Le risque n’en vaut pas la réduction de 0,5 % de HbA1c.
Les SGLT2 : perte de poids, mais risques graves
Les SGLT2 - Jardiance, Farxiga, Invokana - sont devenus populaires pour deux raisons : ils font perdre du poids (2 à 3 kg en six mois) et protègent le cœur chez les patients déjà à risque. Ils agissent en jetant le sucre dans les urines. C’est ingénieux. Mais ça a un prix.
Les infections urinaires touchent 5 à 10 % des utilisateurs. Les mycoses génitales, chez 4 à 6 % des femmes et 1 à 2 % des hommes. Les patients racontent sur les forums : « J’ai eu trois infections en six mois. J’ai dû arrêter. » La prévention ? Boire beaucoup d’eau, uriner après les rapports sexuels, et éviter les produits parfumés. Certains prennent des compléments de canneberge - pas une garantie, mais une mesure simple.
Les risques rares mais mortels existent : une infection fatale de la peau (fasciite nécrosante), une cétose acido-diabétique sans glycémie élevée, et une augmentation du risque d’amputation du pied (0,3 à 0,5 % avec canagliflozin). L’Agence européenne des médicaments et la FDA ont imposé des avertissements forts. Ce n’est pas un médicament pour tout le monde. Il est réservé aux patients avec maladie cardiaque, insuffisance rénale ou obésité - et jamais à ceux avec une fonction rénale très faible (eGFR <30).

Les thiazolidinediones : un risque cardiaque caché
Les TZD comme Avandia et Actos augmentent la sensibilité à l’insuline. Mais ils font retenir l’eau. Résultat ? Une prise de poids de 2 à 5 kg, et un risque accru d’insuffisance cardiaque. Rosiglitazone a été quasi retirée en Europe après une étude montrant une augmentation de 43 % des hospitalisations pour insuffisance cardiaque. Pioglitazone est un peu moins dangereux, mais il n’est plus recommandé chez les patients en classe III-IV de l’association américaine du cœur.
En 2021, l’EMA a suspendu la vente de rosiglitazone. Aux États-Unis, elle est toujours disponible, mais avec des restrictions strictes. Pourquoi la garder ? Parce qu’elle peut aider certains patients très résistants à l’insuline. Mais c’est une option de dernier recours. Pas un choix initial.
Les inhibiteurs de l’alpha-glucosidase : des gaz et des diarrhées
Acarbose et miglitol ralentissent la digestion des glucides. Le sucre n’est pas absorbé tout de suite. La glycémie monte moins vite après les repas. Mais les glucides non digérés arrivent dans l’intestin - et là, les bactéries s’en donnent à cœur joie. Résultat : gaz, ballonnements, diarrhées. Jusqu’à 30 % des patients ne peuvent pas les tolérer.
Ce n’est pas un effet secondaire « léger ». C’est un obstacle social. Personne ne veut être la personne qui fait des bruits bizarres à la réunion ou qui doit s’isoler après le déjeuner. Ces médicaments sont rarement utilisés aujourd’hui, sauf dans des cas très spécifiques, comme les patients qui ne peuvent pas prendre de metformine et n’ont pas d’obésité.
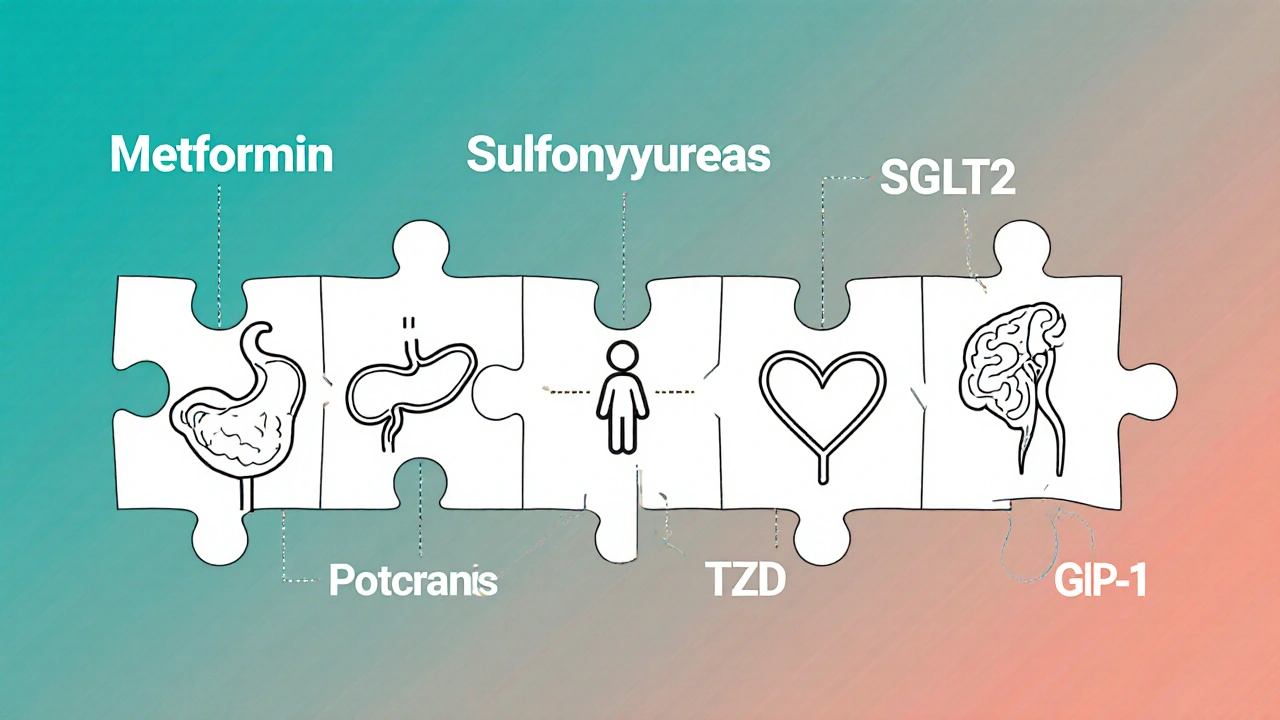
Comment choisir le bon médicament ?
Il n’y a pas de « meilleur » médicament. Il y a le « meilleur pour vous ». Un homme de 65 ans avec un infarctus passé et une insuffisance rénale ne doit pas prendre un SGLT2. Une femme de 45 ans avec obésité et sans maladie cardiaque peut en bénéficier. Un jeune adulte avec une bonne fonction rénale et des maux d’estomac à la metformine pourrait essayer un GLP-1.
Les critères sont simples :
- Cardiovasculaire ? Privilégiez les SGLT2 ou les GLP-1.
- Rénaux ? Évitez les SGLT2 si eGFR <30. La metformine est encore préférable.
- Obésité ? SGLT2 ou GLP-1 pour la perte de poids.
- Hypoglycémie fréquente ? Évitez les sulfonylurées.
- Problèmes digestifs ? Essayez la metformine XR, ou passez à un autre groupe.
Le médecin ne choisit pas pour vous. Il vous aide à choisir. Posez la question : « Quel est le risque le plus probable pour moi ? Et comment l’éviter ? »
Les nouvelles voies : combinaisons et génétique
En 2023, la FDA a approuvé des combinaisons fixes comme Xigduo XR (dapagliflozin + metformine). Moins de comprimés. Moins d’effets digestifs. C’est une avancée réelle.
Et bientôt, la génétique pourra guider le choix. Certains patients portent une variante génétique (ADL-1) qui les rend 3,2 fois plus susceptibles d’avoir des troubles digestifs avec la metformine. D’autres ont une variante CYP2C9*3 qui augmente le risque d’hypoglycémie avec les sulfonylurées de 2,8 fois. En 2024, ces tests seront intégrés aux protocoles de l’American Diabetes Association.
Le futur n’est pas un médicament universel. C’est un traitement personnalisé, ajusté à votre corps, à vos risques, à votre vie.
Et si les effets secondaires vous paralysent ?
Vous n’êtes pas seul. 68 % des patients disent que leur médecin ne les a pas préparés aux effets secondaires. C’est un échec du système. Mais vous pouvez le corriger.
Voici ce que faire :
- Écrivez les effets que vous ressentez - pas juste « je me sens mal ». Notez : heure, intensité, lien avec les repas.
- Apportez cette liste à votre médecin. Ne dites pas « ça va ». Dites « ça m’empêche de vivre ».
- Demandez : « Quelles sont les alternatives avec moins de risques pour moi ? »
- Ne persistez pas plus de 3 mois avec un effet secondaire grave. Il y a toujours une autre option.
Le diabète n’est pas une maladie qu’on gère avec un seul médicament. C’est un puzzle. Chaque pièce - alimentation, activité, sommeil, stress, médicament - doit s’adapter à vous. Si un médicament vous rend la vie plus difficile, ce n’est pas votre faute. C’est une erreur de traitement. Et elle peut être corrigée.
Pourquoi les effets secondaires des médicaments contre le diabète sont-ils si fréquents ?
Les médicaments contre le diabète agissent sur des systèmes complexes du corps : le pancréas, les reins, le foie, l’intestin. Modifier ces systèmes pour abaisser la glycémie crée inévitablement des déséquilibres. Par exemple, forcer le pancréas à produire plus d’insuline (sulfonylurées) peut provoquer une chute trop rapide du sucre. Éliminer le sucre par les urines (SGLT2) crée un environnement propice aux infections. Ce ne sont pas des erreurs - ce sont des effets biologiques attendus. La clé est de les anticiper et de les gérer, pas de les ignorer.
La metformine cause-t-elle vraiment une carence en vitamine B12 ?
Oui, c’est prouvé. La metformine interfère avec l’absorption de la vitamine B12 dans l’intestin grêle. Après 4 ans d’utilisation, 5 à 10 % des patients développent une carence. Les symptômes sont subtils : fatigue, fourmillements dans les mains, vertiges, troubles de la mémoire. C’est souvent confondu avec le vieillissement ou le stress. Un simple test sanguin peut le détecter. La prévention : 1 500 mcg de B12 par jour en complément, surtout si vous avez plus de 60 ans ou suivez un régime végétalien.
Les SGLT2 sont-ils sûrs pour les personnes âgées ?
Pas toujours. Chez les personnes âgées avec une fonction rénale réduite (eGFR <30), les SGLT2 augmentent le risque d’insuffisance rénale aiguë et de déshydratation. Ils ne sont pas recommandés dans ce cas. La metformine reste préférable, même avec ses effets digestifs. Si la fonction rénale est normale et qu’il y a un risque cardiovasculaire, les SGLT2 peuvent être très bénéfiques. Le critère n’est pas l’âge, mais la santé rénale et cardiaque.
Comment savoir si un effet secondaire est grave ou juste gênant ?
Un effet gênant vous dérange au quotidien - nausées, gaz, envies fréquentes d’uriner. Un effet grave menace votre vie : confusion, perte de conscience, douleur intense dans le bas-ventre, fièvre élevée, gonflement soudain des jambes, difficulté à respirer. Si vous avez un des symptômes graves, arrêtez le médicament et consultez immédiatement. Pour les effets gênants, parlez à votre médecin. Ils peuvent être réduits avec un ajustement de dose ou un changement de médicament.
Est-ce que les nouveaux médicaments comme les GLP-1 sont mieux tolérés ?
Les GLP-1 comme Victoza ou Ozempic ont des effets secondaires différents : nausées, vomissements, constipation. Ils sont souvent plus tolérés à long terme que les sulfonylurées ou les TZD. Mais ils ne sont pas sans risque. Ils peuvent provoquer une pancréatite rare, ou une gastroparésie. Leur gros avantage ? Ils réduisent le risque cardiaque et favorisent la perte de poids. Ils sont de plus en plus utilisés, surtout chez les patients avec obésité ou maladie cardiaque. Mais ils sont chers et nécessitent des injections. Ce n’est pas une solution universelle - mais une excellente alternative pour beaucoup.



12 commentaires
Lou Bowers
Je suis tombée sur ce post en pleine crise de nausées après avoir pris ma metformine à jeun... J’ai arrêté pendant 2 semaines, puis j’ai recommencé à 500 mg avec le dîner. Ça a changé ma vie. Personne ne m’avait dit qu’il fallait progresser si doucement. Merci pour cette précision.
Julien Weltz
Les sulfonylurées, c’est du passé. J’ai vu deux collègues se faire ramasser en urgence à cause d’une hypoglycémie au bureau. Un mec a failli mourir en conduisant. Les CGM, c’est pas un luxe, c’est une nécessité. Si ton médecin te propose du glipizide sans parler de monitorage, change de docteur.
Lou St George
Ok mais bon… les SGLT2… j’ai lu un truc sur un forum américain où une femme a eu une fasciite nécrosante après avoir pris Farxiga pendant 4 mois… elle a perdu la jambe… et la famille a poursuivi le laboratoire… mais en France on en parle jamais… et les médecins disent « c’est rare »… mais rare ne veut pas dire impossible… et quand c’est toi… c’est 100%… et puis la cétose acido-diabétique sans hyperglycémie… c’est quoi ce truc… j’ai lu 3 articles scientifiques et j’ai encore pas compris… et là je me demande si je dois arrêter ou pas… et si je meurs pendant la nuit… qui va me trouver… et si j’ai un accident… est-ce que c’est ma faute… ou celle du médicament… ou du système de santé… ou du capitalisme… ou de la biologie…
Helene Van
La santé n’est pas une équation. C’est une relation.
Véronique Gaboriau
MOI JAI ARRÊTÉ TOUT ET JE ME SENS MIEUX. VOUS VOULEZ TOUS MOURIR DE DIABÈTE ?
Margaux Bontek
En Sénégal, beaucoup de gens utilisent des plantes traditionnelles pour gérer leur glycémie. Le baobab, le neem, la feuille de mangue… ça marche pas pour tout le monde, mais ça aide certains. Et surtout, ça coûte rien. Ici, on ne parle jamais de ça dans les hôpitaux. Pourquoi ? Parce que les médicaments rapportent plus que les conseils.
Isabelle B
En France, on nous donne des médicaments comme des bonbons. Aux États-Unis, ils testent, ils surveillent, ils adaptent. Ici, on te donne la metformine, tu souffres, tu te tais, tu continues. C’est pas de la médecine, c’est de la négligence organisée.
Francine Alianna
Je suis diabétique depuis 12 ans et j’ai testé presque tout. La metformine XR, c’est la révolution. J’ai eu des nausées au début, mais en passant à 500 mg le soir, puis 1000 mg le matin, tout s’est calmé. Et j’ai fait vérifier ma B12 il y a 6 mois : 180. J’ai commencé les comprimés à 1500 mcg. Je n’ai plus de fatigue. C’est simple, mais personne ne le dit.
Catherine dilbert
Je me suis mise aux CGM il y a 6 mois… et j’ai pleuré la première fois que j’ai vu mon taux descendre à 3.8 pendant la nuit… sans que je m’en rende compte. C’était comme avoir un gardien. Merci pour ce post. Ça fait du bien de savoir qu’on n’est pas seuls.
Nd Diop
En Afrique, on n’a pas toujours accès aux CGM ou aux SGLT2. Mais on a la nourriture traditionnelle : mil, ignames, légumineuses. Moins de sucre raffiné, plus de fibres. Le diabète progresse ici aussi, mais lentement. La médecine moderne est utile, mais pas la seule solution.
Arnaud HUMBERT
Je suis médecin généraliste. Je lis ce genre de post avec attention. Vous avez raison : trop de patients abandonnent parce qu’on ne leur explique pas comment prendre les médicaments. On se contente de prescrire. Je vais intégrer ces conseils dans mes fiches patients. Merci.
Jean-françois Ruellou
La B12 c’est un mythe. Les études montrent que la carence est liée à l’âge, pas à la metformine. Et les CGM ? C’est un luxe pour riches. Tu veux contrôler ta glycémie ? Arrête les sucres, bouge, et arrête de tout attendre de la pilule. La médecine moderne est une escroquerie si tu crois qu’un médicament peut remplacer un mode de vie.