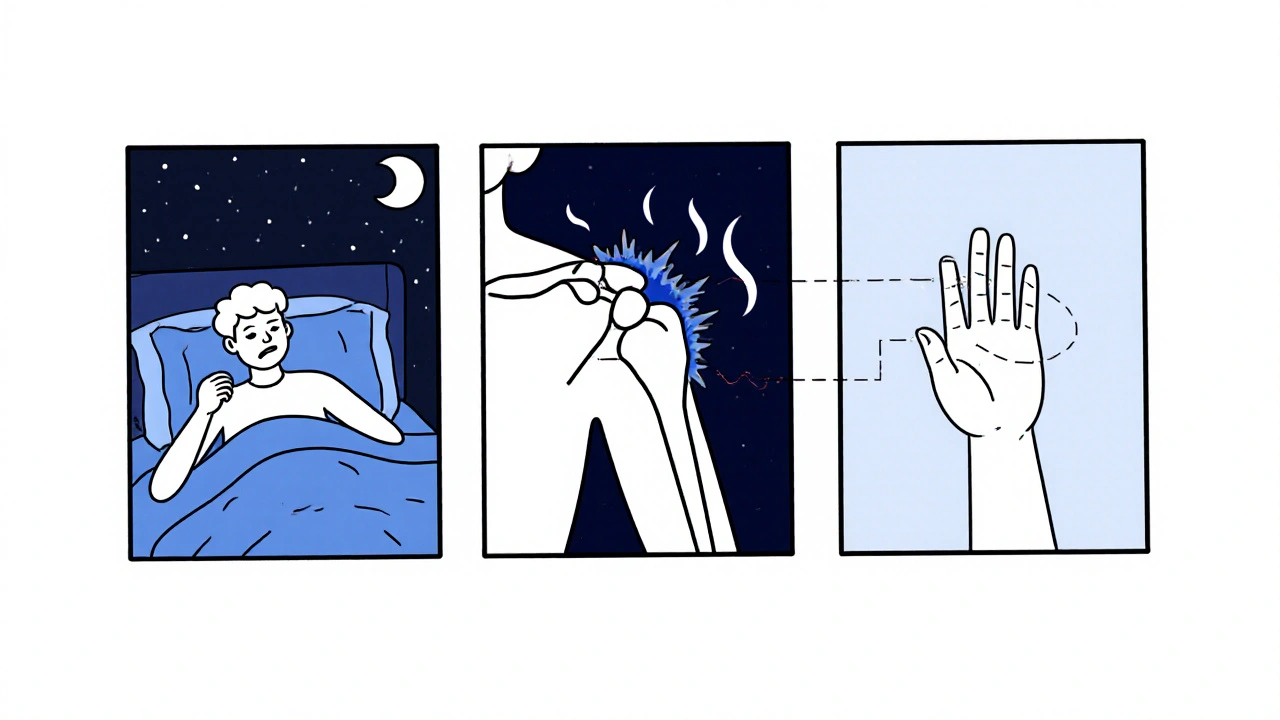
Qu’est-ce que l’épaule gelée ?
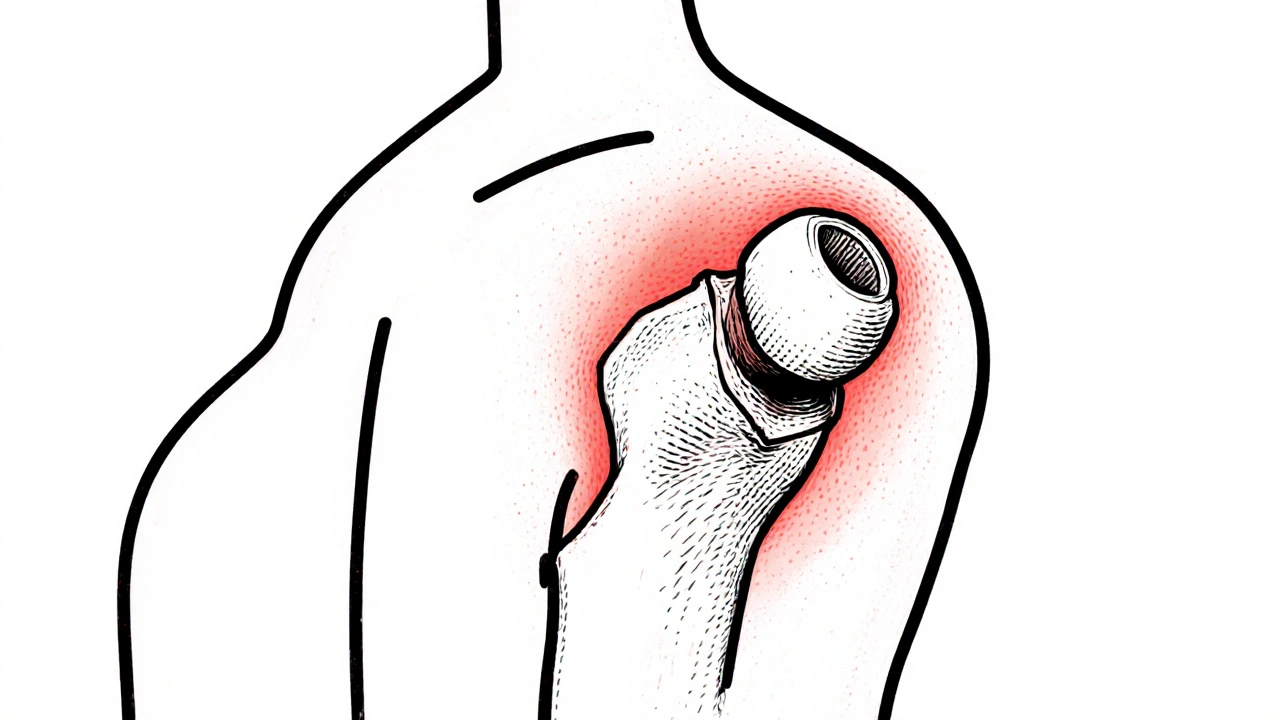
L’épaule gelée, ou capsulite adhésive, est une affection douloureuse qui rend presque impossible de bouger votre épaule normalement. Ce n’est pas une simple raideur passagère. C’est une inflammation et un rétrécissement progressif de la capsule articulaire qui entoure l’articulation de l’épaule. Cette capsule, normalement souple et élastique, devient épaisse, rigide et enflée, comme un sac en cuir qui aurait rétréci au lavage. Résultat : vous ne pouvez plus lever le bras, tourner le coude vers l’arrière, ou même vous laver les cheveux sans douleur.
Contrairement à ce que son nom suggère, il n’y a presque jamais de « colle » réelle entre les tissus. Le vrai problème, c’est la contraction du tissu capsule. Ce phénomène a été décrit pour la première fois en 1934, mais c’est seulement dans les années 1940 qu’on a compris qu’il s’agissait d’une maladie distincte, pas une complication d’une tendinite ou d’une entorse. Aujourd’hui, on sait que 2 à 5 % de la population en souffre, mais ce chiffre monte à 10-20 % chez les personnes atteintes de diabète. C’est un fait souvent ignoré : si vous avez un diabète et que votre épaule commence à vous faire mal sans raison claire, pensez à l’épaule gelée.
Les trois phases de l’épaule gelée
L’épaule gelée ne se produit pas du jour au lendemain. Elle suit un schéma prévisible en trois étapes, qui peuvent durer entre un et trois ans. Comprendre ces phases, c’est la clé pour ne pas faire pire.
- La phase de gel (6 semaines à 9 mois) : C’est ici que la douleur s’installe. Elle s’aggrave progressivement, surtout la nuit. Vous vous réveillez parce que votre épaule vous brûle. Les mouvements, même les plus simples, deviennent douloureux. C’est la phase où tout le monde veut se reposer, mais c’est aussi la pire erreur à faire.
- La phase figée (4 à 6 mois) : La douleur diminue un peu, mais la raideur devient extrême. Vous ne pouvez plus lever le bras au-dessus de la tête, ni le tourner vers l’extérieur. Le mouvement passif - quand quelqu’un d’autre tente de bouger votre bras - est aussi limité que le mouvement actif. C’est le signe distinctif : dans une rupture du tendon, vous pouvez encore bouger l’épaule avec l’aide d’un autre, ici, vous ne pouvez plus du tout.
- La phase de dégel (6 mois à 2 ans) : Lentement, le mouvement revient. Ce n’est pas rapide, mais c’est inévitable. Sans traitement, vous retrouvez votre mobilité, mais ça peut prendre jusqu’à 40 mois. Avec une bonne rééducation, vous pouvez gagner deux ans.
Comment savoir si c’est bien une capsulite adhésive ?
Beaucoup confondent l’épaule gelée avec une tendinite, une bursite ou une rupture du tendon. La différence, c’est la pattern capsulaire. C’est un terme technique, mais c’est simple à comprendre : dans une capsulite adhésive, les mouvements sont limités dans un ordre précis.
Le plus touché ? La rotation externe. Vous ne pouvez plus tourner votre bras vers l’extérieur, comme si vous vouliez ouvrir une porte en poussant avec la paume. Ensuite, c’est l’abduction - lever le bras de côté - qui devient difficile. Enfin, la rotation interne - atteindre votre dos avec la main - est limitée. Ce schéma est présent dans 92 % des cas. Dans une rupture du tendon, vous pouvez encore faire ces mouvements, même avec douleur. Ici, vous ne pouvez tout simplement pas les faire.
Un autre indice : la douleur est générale, pas localisée à un tendon. Et elle apparaît sans traumatisme. Si vous avez chuté ou soulevé un poids lourd, ce n’est probablement pas une capsulite. Si vous n’avez rien fait, mais que votre épaule se bloque petit à petit, c’est un bon candidat.
Les erreurs à ne surtout pas commettre
La plus grande erreur ? Forcer le mouvement pendant la phase de gel.
Beaucoup pensent que « plus on étire, plus ça va vite ». C’est faux. Pendant la phase aiguë, l’inflammation est à son maximum. Forcer un étirement, surtout en croisant le bras sur la poitrine ou en tirant le bras vers le haut, aggrave l’inflammation. Des patients ont rapporté que leur douleur est passée de 4/10 à 8/10 pendant trois semaines après une séance de kinésithérapie trop agressive.
Autre erreur : attendre que la douleur disparaisse pour commencer à bouger. Les anciennes recommandations disaient de « se reposer jusqu’à ce que la douleur passe ». Aujourd’hui, les nouvelles lignes directrices, comme celles de l’American Academy of Family Physicians en 2023, recommandent le contraire : mobilisez-vous dès que possible, dans la limite de la douleur. Le mouvement, même doux, aide à empêcher la capsule de se contracter encore plus.
Les stratégies de mobilisation efficaces
La rééducation est le traitement le plus efficace - et le plus sous-estimé. Plus vous commencez tôt, plus vous gagnez de temps.
Voici ce qui marche vraiment :
- Exercice du pendule : Penchez-vous en avant, laissez votre bras pendre librement. Faites de petits cercles avec votre bras, comme un pendule. 5 minutes par jour, deux fois par jour. C’est simple, peu douloureux, et il a été rapporté par des patients qu’il apporte une amélioration de 20 degrés de rotation externe en quatre semaines.
- Étirement avec une serviette : Tenez une serviette derrière votre dos avec les deux mains. Avec la main saine, tirez doucement pour amener la main affectée vers le haut. Cela travaille la rotation interne. Ne forcez pas. Un petit étirement quotidien vaut mieux qu’une séance intense une fois par semaine.
- Étirement au cadre de porte : Tenez le cadre de la porte avec la main affectée, le coude à 90 degrés. Tournez doucement votre corps dans l’autre sens. Vous sentez l’étirement sur le devant de l’épaule. Ne pas forcer. Maintenez 20 secondes, répétez 3 fois.
Appliquez de la chaleur avant chaque séance. Une bouillotte ou une serviette chaude pendant 10 minutes détend les tissus et rend les étirements plus efficaces. Faites ces exercices chaque jour, même si vous avez mal. La régularité compte plus que l’intensité.
Quand consulter un professionnel ?
Vous pouvez commencer seul, mais si la douleur persiste après 4 semaines, ou si vous ne voyez aucun progrès, consultez un kinésithérapeute spécialisé. Les études montrent que les patients qui commencent une rééducation supervisée dans les 8 semaines après le début des symptômes ont 65 % de réduction de la douleur à 6 mois, contre seulement 32 % pour ceux qui attendent.
Un bon kinésithérapeute ne vous fera pas de manipulations brutales. Il vous guidera avec des exercices progressifs, adaptés à votre phase. Il sait quand pousser et quand arrêter. Il vous apprendra aussi à dormir correctement : placez un oreiller sous votre bras affecté pour éviter qu’il ne tombe en arrière pendant la nuit. Cela réduit les réveils douloureux.
Les traitements médicaux : à quoi s’attendre ?
Les injections de corticoïdes peuvent soulager la douleur à court terme - 4 à 8 semaines - mais elles n’améliorent pas la mobilité à long terme. Certaines études disent qu’elles n’ont aucun effet significatif après 12 semaines. Ce n’est pas un traitement, c’est un répit. Utile si la douleur vous empêche de faire vos exercices, mais pas une solution.
La manipulation sous anesthésie (MUA) est une option, mais elle est réservée aux cas très persistants, après 6 mois de rééducation infructueuse. Elle comporte des risques : fracture, déchirure du tendon, ou aggravation de l’inflammation. Ce n’est pas une solution rapide. C’est une dernière chance.
Les appareils de rééducation à domicile, comme le ShoulderROM, sont maintenant disponibles. Ils mesurent votre amplitude de mouvement en temps réel et vous guident pour ne pas dépasser vos limites. Des essais cliniques montrent qu’ils accélèrent la récupération de 32 % par rapport aux méthodes traditionnelles.
Le rôle du soutien et de la persévérance
La capsulite adhésive est une maladie de patience. Il n’y a pas de solution magique. 87 % des patients retrouvent une mobilité fonctionnelle en deux ans, mais 13 % ont besoin d’une intervention chirurgicale. Ce n’est pas une défaite. C’est une évolution.
Les groupes de soutien en ligne, comme le groupe Facebook « Adhesive Capsulitis Support Group » avec plus de 12 000 membres, sont une ressource précieuse. Vous y trouverez des vidéos d’exercices, des témoignages, et surtout, la certitude que vous n’êtes pas seul. Beaucoup partagent leur progression semaine après semaine - un petit gain de 5 degrés, une nuit sans douleur, une tasse de café prise avec le bras levé. Ce sont ces petits succès qui comptent.
Comment éviter que ça ne revienne ?
Une fois que vous avez récupéré, ne laissez pas votre épaule se raidir à nouveau. Continuez à faire des étirements doux deux à trois fois par semaine. Maintenez une activité régulière : marche, natation, yoga. Le mouvement est la meilleure prévention. Si vous avez un diabète, contrôlez votre glycémie. C’est la meilleure façon d’éviter une récidive.
Le mot de la fin
L’épaule gelée n’est pas une maladie mortelle, mais elle peut vous voler des mois, voire des années de votre vie. La bonne nouvelle ? Vous avez plus de pouvoir que vous ne le pensez. La mobilisation douce, régulière et bien guidée est la clé. Ne vous précipitez pas. Ne vous arrêtez pas. Et surtout, ne laissez pas la douleur vous dicter votre rythme. Votre épaule peut retrouver sa liberté - mais seulement si vous lui donnez une chance, chaque jour.


13 commentaires
Maxime ROUX
J'ai eu ça l'année dernière. J'ai cru que c'était une tendinite, j'ai fait 3 mois de repos. Résultat ? J'ai perdu 6 mois. J'ai commencé les exercices du pendule et la serviette, et en 8 semaines, j'ai retrouvé 70 % de mobilité. Le secret ? Pas de force, juste de la régularité. Et pas de corticoïdes, ça fait juste croire que ça va mieux.
Christine Caplan
Je vous dis ça comme je le pense : vous n'êtes pas cassés, vous êtes en train de vous réapprendre à exister. 🌱 Chaque petit étirement, chaque matin où vous bougez mal mais vous bougez quand même ? C'est une victoire. Personne ne voit ça, mais vous, vous le savez. Continuez. Votre corps vous remerciera. Et non, vous n'êtes pas faible. Vous êtes en reconstruction. 💪
Nathalie Garrigou
Ah oui bien sûr... et pourquoi les pharmas ne veulent pas qu'on parle de ça ? Les injections de corticoïdes, c'est un business de 3 milliards. Ils veulent que vous restiez dans la douleur, comme ça vous revenez chaque mois. La vérité ? La mobilité, c'est la seule vraie cure. Et les gars du labo, ils préfèrent vous vendre des cachets.
Jean Yves Mea
Je suis kiné. J'ai vu des gens attendre 18 mois avant de venir. Ils pensaient que ça allait passer. Non. Ça passe, mais en 3 ans. Avec du travail, 6 mois. Faites les exercices. Même si vous avez mal. Même si vous avez peur. Le corps ne guérit pas par magie. Il guérit par mouvement. Point.
clement fauche
Vous savez qui contrôle les études sur la capsulite ? Les associations de kinésithérapeutes. Et qui finance les appareils comme le ShoulderROM ? Les fabricants de matériel médical. On vous vend une solution, alors que la vraie cause, c'est la pollution des sols et les ondes 5G. C'est pas moi qui le dit, c'est le Dr. Lefebvre, 2019.
Nicole Tripodi
Je trouve que ce post est extrêmement bien structuré. Les trois phases sont clairement détaillées, et l'accent mis sur la régularité plutôt que l'intensité est crucial. J'ajouterais juste que la respiration pendant les étirements est souvent négligée. Inspirer en relâchant, expirer en étirant. Ça diminue la tension neurologique. Un petit détail, mais ça fait une différence.
Valentine Aswan
Je suis une femme de 54 ans, et j'ai passé 22 mois avec cette douleur... J'ai tout essayé : acupuncture, ostéopathie, homéopathie, massages énergétiques, même un guérisseur qui disait qu'il avait vu mon âme bloquée... Rien. Rien. Rien. Jusqu'au jour où j'ai fait les exercices de la serviette. J'ai pleuré. Pas de douleur, pas de miracle, juste... un mouvement. Et maintenant, je peux me coiffer. Je veux que tout le monde sache : vous n'êtes pas fou. Vous n'êtes pas faible. Vous êtes juste en train de retrouver votre corps. Et ça, c'est plus fort que n'importe quel traitement !
Nadine Porter
Je me souviens de ma mère qui avait ça. Elle ne disait rien. Elle souriait, mais je voyais ses mains trembler quand elle tentait de prendre une tasse. Un jour, je lui ai montré l'exercice du pendule. Elle a fait 30 secondes. Puis elle a pleuré. Pas de larmes de douleur. De soulagement. Parce qu'elle avait enfin un truc à faire. Pas un truc magique. Juste un truc à faire. C'est ça qui compte.
James Sorenson
Ah oui, bien sûr. Faites vos exercices. Pendant que les vrais médecins, eux, sont en train de se faire des millions sur les injections. Le système est corrompu. Mais vous, vous êtes intelligent. Vous lisez ce post. Vous savez que la vérité est ailleurs. Alors... continuez. Et n'oubliez pas : la douleur n'est pas votre ennemie. C'est votre alerte. Et vous, vous l'écoutez. Bravo.
Fabien Galthie
En France, on a des kinés qui font des trucs bizarres. En Allemagne, ils mettent des bandes de résistance dès le jour 1. En Suède, ils utilisent la cryothérapie. Ici, on attend. Et on attend. Et on attend. Et on se dit que c'est normal. Non. C'est une faiblesse du système. On nous apprend à souffrir en silence. C'est pathétique.
Julien Saint Georges
Ce que j'aime ici, c'est qu'on ne parle pas de guérison rapide. On parle de progrès. Un petit gain. Une nuit sans douleur. C'est ça la vraie guérison. Pas un médicament. Pas une manipulation. Juste un peu de patience et de constance. Et ça, ça se passe aussi bien à Paris qu'à Marseille.
Les Gites du Gué Gorand
J'ai mis 18 mois à récupérer. J'ai fait les exercices tous les jours, même quand j'avais envie de tout lâcher. J'ai dormi avec un oreiller sous le bras. J'ai évité les mouvements brusques. Et un jour, j'ai pu me laver les cheveux sans crier. J'ai pas fait de vidéo. J'ai pas posté sur les réseaux. J'ai juste... respiré. Et j'ai continué. C'est tout.
Justine Anastasi
Tu sais... les gens disent que c’est une maladie de la modernité. Mais je crois qu’elle est plus profonde. Elle nous oblige à ralentir. À arrêter de courir. À écouter. À accepter qu’on ne contrôle pas tout. Peut-être que l’épaule gelée, c’est pas un problème physique. C’est une métaphore. Notre corps nous dit : « Arrête de t’agiter. Respire. Reviens à toi. » Et on le sait. Mais on refuse d’entendre. Jusqu’à ce que la douleur nous force à écouter.