La maladie de Hashimoto est la cause la plus fréquente d’hypothyroïdie dans les pays où l’apport en iode est suffisant. Elle touche environ 4 % des adultes aux États-Unis, et les femmes sont 5 à 10 fois plus concernées que les hommes. Ce n’est pas une simple défaillance de la thyroïde - c’est une attaque du système immunitaire contre la glande elle-même. Votre corps produit des anticorps qui détruisent progressivement les cellules thyroïdiennes, jusqu’à ce qu’elle ne puisse plus produire assez d’hormones. Et la clé pour gérer cette maladie, c’est la TSH.
Comment diagnostiquer la maladie de Hashimoto ?
Le premier test qu’on fait, c’est la TSH. Si elle est élevée - au-delà de 4,5 mUI/L -, les médecins passent au suivant : la T4 libre. Si la T4 est basse ou basse normale, vous avez une hypothyroïdie primaire. Ensuite, on cherche les anticorps anti-peroxydase thyroïdienne (TPOAb). Si leur taux dépasse 35 UI/mL, c’est un signe fort que votre système immunitaire attaque votre thyroïde. C’est la signature de la maladie de Hashimoto.
Il ne sert à rien de mesurer les anticorps régulièrement. Les niveaux d’anticorps peuvent flotter pendant des années sans que ça change votre traitement. Ce qui compte, c’est la TSH. L’American Thyroid Association le dit clairement : surveiller les anticorps n’est pas utile pour ajuster la dose de traitement. C’est comme vérifier la température d’un feu après l’avoir allumé - vous ne réglez pas la flamme en regardant la fumée, mais en mesurant la chaleur.
Le traitement : la levothyroxine, et rien d’autre
La seule thérapie reconnue comme standard, c’est la levothyroxine (LT4). C’est une version synthétique de l’hormone T4 que votre corps ne produit plus assez. Vous ne prenez pas de T3, pas d’extraits de glande thyroïde animale, pas de compléments à base d’algues. La levothyroxine seule, bien dosée, permet de rétablir l’équilibre hormonal.
La dose initiale dépend de votre poids, de votre âge et de votre état de santé. Pour un adulte sans problème cardiaque, on commence généralement entre 1,4 et 1,8 mcg par kg de poids corporel. Pour quelqu’un de 70 kg, ça fait environ 100 mcg par jour. Mais pour les personnes âgées ou celles avec un cœur fragile, on commence plus doucement : 25 à 50 mcg par jour. L’objectif, c’est d’éviter les surcharges cardiaques pendant les premières semaines.
Combien de temps pour que la TSH se stabilise ?
Beaucoup de patients s’impatientent. Ils prennent leur comprimé le matin, et après deux semaines, ils se sentent toujours fatigués. Ils veulent un ajustement. Mais la TSH ne réagit pas comme un interrupteur. Elle met entre 6 et 8 semaines pour se stabiliser après un changement de dose. Pourquoi ? Parce que votre cerveau - l’hypothalamus et l’hypophyse - a besoin de temps pour détecter le changement d’hormone dans le sang et ajuster sa propre production de TSH.
Si vous faites un test trop tôt, vous obtenez un résultat trompeur. C’est comme essayer de mesurer la température d’un four juste après l’avoir allumé. Vous n’avez pas la vraie température. C’est pour ça que les directives de l’American Association of Clinical Endocrinologists, du Mayo Clinic et de l’American Academy of Family Physicians recommandent tous de faire un nouveau test de TSH 6 à 8 semaines après un changement de dose.
Quel taux de TSH doit-on viser ?
La plupart des laboratoires affichent une plage normale de 0,4 à 4,0 mUI/L. Mais ce n’est pas un objectif universel. Pour les adultes de moins de 65 ans, on vise généralement une TSH entre 0,5 et 2,5 mUI/L. Pourquoi ? Parce que les études montrent que les personnes avec une TSH dans cette fourchette se sentent mieux - moins de fatigue, moins de prise de poids, meilleure humeur.
En revanche, pour les personnes de plus de 65 ans, une TSH jusqu’à 6,0 mUI/L peut être acceptable. Le corps vieillit, et une légère hypothyroïdie n’est pas toujours dangereuse. Parfois, forcer la TSH à être trop basse augmente le risque d’arythmies ou d’ostéoporose.
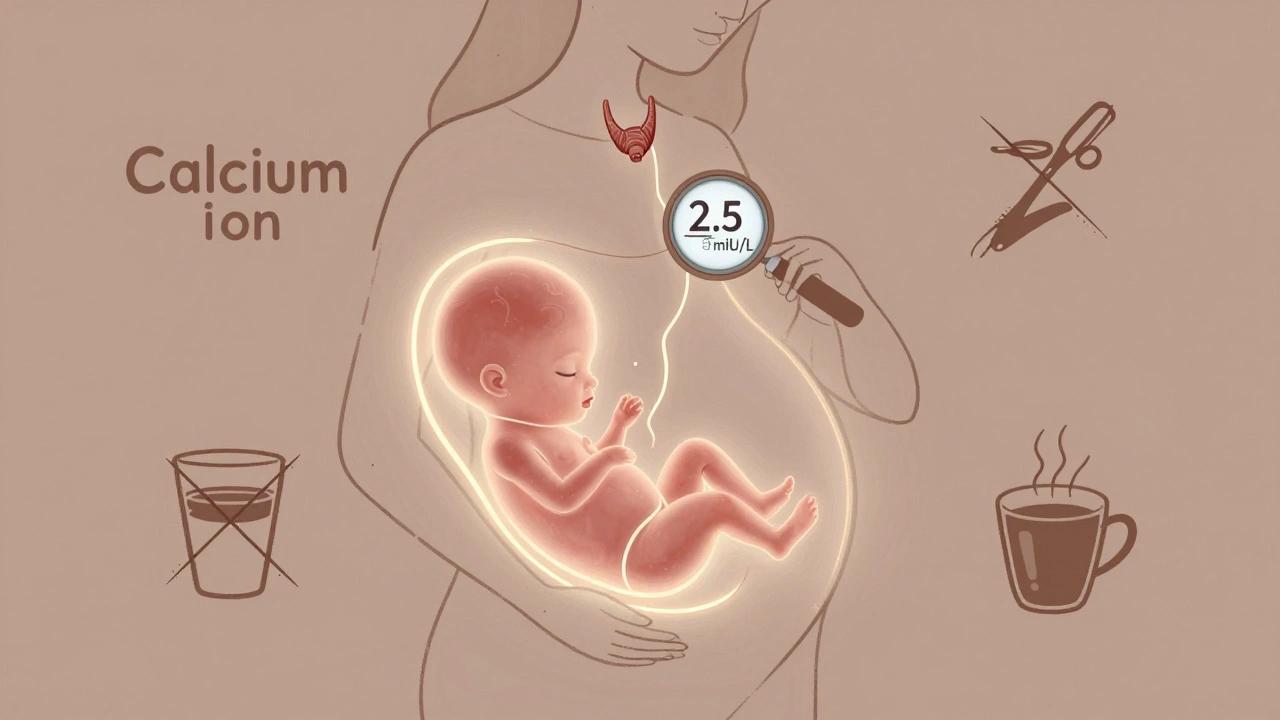
Pendant la grossesse, tout change. Si vous avez des anticorps anti-TPO et que votre TSH dépasse 2,5 mUI/L, vous avez besoin d’un suivi plus serré. On vous teste tous les 4 semaines jusqu’à la 20e semaine. Un taux élevé de TSH pendant la grossesse augmente le risque de fausse couche, de naissance prématurée, ou même de troubles du développement neurologique du bébé. La dose de levothyroxine doit souvent être augmentée de 20 à 30 % dès le premier trimestre.
Quels facteurs faussent les résultats ou le traitement ?
La levothyroxine est sensible à ce que vous mangez, buvez ou prenez en complément. Prenez-la à jeun, au moins 30 à 60 minutes avant le petit-déjeuner. Si vous la prenez avec du café, du lait, du calcium, du fer ou des antiacides comme l’oméprazole, votre corps ne l’absorbe pas bien. Résultat : votre TSH monte, même si vous prenez votre dose.
Les changements de poids aussi comptent. Si vous perdez ou gagnez plus de 10 % de votre poids corporel, votre dose doit être réévaluée. Les contraceptifs à base d’œstrogène augmentent les protéines qui transportent les hormones thyroïdiennes - ce qui peut fausser les résultats. Il faut parfois augmenter la dose.
Et attention aux marques. Depuis 2018, la FDA exige des normes plus strictes pour la fabrication de la levothyroxine. Mais même entre deux lots du même médicament, il peut y avoir de légères variations. Si vous changez de générique et que vous commencez à vous sentir mal, parlez-en à votre médecin. Votre TSH pourrait être en train de flotter.
Et si je me sens toujours fatigué malgré une TSH normale ?
C’est une plainte courante. Des patients ont une TSH à 2,8 mUI/L - dans la norme - mais ils ont toujours des douleurs articulaires, des cheveux qui tombent, une dépression. Dans ces cas, certains médecins ajustent la dose pour abaisser la TSH vers 1,0 ou 1,5 mUI/L. Ce n’est pas une erreur. Des études récentes, comme celle de 2023 publiée dans JAMA Internal Medicine, montrent que les patients avec une mutation du gène DIO2 ont un meilleur bien-être avec une TSH plus basse.
Cela ne veut pas dire qu’il faut toujours viser le bas de la plage. Mais si vos symptômes persistent, discutez d’un ajustement personnalisé. La TSH est un outil, pas une règle absolue. Votre ressenti compte.
Combien de fois faut-il faire le test ?
Quand vous commencez le traitement, on vous retestera après 6 à 8 semaines, puis encore après chaque ajustement. Une fois que vous êtes stable - c’est-à-dire que votre TSH reste dans la cible pendant 6 mois -, un test par an suffit. Certains médecins, surtout en Suisse ou en Australie, préfèrent un test tous les 6 mois au début, puis annuel.
Les patients sur les forums disent souvent : "8 semaines, c’est trop long !" Mais les médecins répondent : "C’est la biologie, pas la bureaucratie." Votre corps ne peut pas réagir plus vite. Tester plus souvent ne donne pas de meilleurs résultats. C’est une question de patience.
Quoi de neuf dans la gestion de la maladie ?
Des tests TSH à domicile sont maintenant disponibles aux États-Unis. Le ThyroChek, approuvé par la FDA en 2021, permet de faire un test chez soi. Mais en Suisse comme dans la plupart des pays européens, les laboratoires restent la norme. Les tests à domicile sont encore considérés comme peu fiables pour les valeurs très basses ou très élevées.
La recherche explore aussi la combinaison T4/T3. Certains patients disent qu’ils vont mieux avec les deux hormones ensemble. Mais la revue Cochrane de 2022 conclut : aucune preuve solide ne soutient cette approche en tant que traitement standard. La levothyroxine seule reste la référence.
Les cibles de TSH pendant la grossesse sont en cours de révision. Les nouvelles recommandations prévoient des seuils plus bas au premier trimestre (0,1 à 2,5 mUI/L), ce qui reflète une meilleure compréhension de la façon dont la thyroïde soutient le développement du fœtus.
Que retenir ?
- La maladie de Hashimoto est une attaque auto-immune contre la thyroïde - pas une simple défaillance.
- La TSH est votre meilleur indicateur de traitement. Les anticorps, non.
- La levothyroxine est le seul traitement validé. Pas de suppléments miracles.
- Attendez 6 à 8 semaines après un changement de dose avant de refaire un test.
- La cible idéale pour un adulte est entre 0,5 et 2,5 mUI/L, pas juste "dans la norme".
- Les médicaments, la nourriture, le poids et la grossesse modifient votre besoin en hormone.
- Si vous vous sentez mal malgré une TSH "normale", parlez-en. Votre ressenti est une donnée médicale.
- Un test par an suffit une fois que vous êtes stable.
La maladie de Hashimoto n’est pas une condamnation. C’est une condition chronique, mais parfaitement gérable. Avec un bon suivi, une dose bien ajustée, et une compréhension de ce que la TSH vous dit, vous pouvez vivre aussi bien que n’importe qui.



12 commentaires
Kate Orson
Alors la TSH, c’est juste un outil pour les médecins qui veulent contrôler tout le monde… mais moi j’ai testé mon sang avec un truc acheté sur Amazon et ma TSH était à 0,2… et je me sentais comme un zombie 🤪 #BigPharmaLies #HashimotoConspiracy
Beat Steiner
J’ai mis 3 ans à trouver le bon dosage… et j’ai arrêté de chercher des réponses sur les forums. J’ai juste écouté mon corps. La TSH est un guide, pas un juge. Merci pour ce résumé clair.
Jonas Jatsch
Je veux juste dire que cette maladie, elle change ta vie… mais pas forcément en mal. J’ai appris à m’écouter, à manger mieux, à dormir plus, à dire non. La levothyroxine, c’est pas une pilule magique, c’est une clé. Et la TSH, c’est la serrure. Si tu forces, ça casse. Si tu attends, ça s’ouvre. Je suis à 1,8 depuis 5 ans. Je cours des marathons. C’est possible. Pas facile, mais possible.
Didier Djapa
La référence à l’ATA est pertinente. La surveillance des anticorps est effectivement non recommandée. Les variations ne reflètent pas l’activité clinique. La TSH reste l’indicateur central.
Guillaume Carret
Oh wow encore un mec qui dit que la levothyroxine c’est tout ce qu’il faut… et que les gens qui prennent du T3 sont des gourous de la mode ? T’as déjà essayé de vivre avec une TSH à 2,5 et une fatigue qui t’écrase ? Moi j’ai pris du T3 et j’ai retrouvé la vie. Les études Cochrane ? C’est des études faites par des labos qui vendent de la LT4. Rien de plus.
marielle martin
JE SUIS ENCEINTE ET J’AI CHANGÉ DE MARQUE DE LEVOTHYROXINE ET J’AI PERDU MON BÉBÉ À 8 SEMAINES… ET ON M’A DIT QUE C’ÉTAIT "COINCIDENCE". MAIS JE SAIS. JE SAIS. C’ÉTAIT LA NOUVELLE MARQUE. J’AI PLEURÉ TOUTE LA NUIT. SVP, FAITES ATTENTION AUX GÉNÉRIQUES. 🥺💔
Romain Brette
La TSH c’est pas une science c’est une religion. J’ai fait 12 tests en 6 mois et chaque fois j’ai eu un résultat différent. Les labos en Suisse sont des merdes. En France c’est pire. Je vais faire un test à domicile avec mon téléphone maintenant. Et puis j’vais envoyer les résultats à l’OMS. #HashimotoTruth
mathieu Viguié
La patience est la clé. Le corps n’est pas un ordinateur. Il faut du temps pour que les signaux traversent l’hypothalamus, l’hypophyse, puis la thyroïde… et que tout se rééquilibre. Ce n’est pas un bug, c’est une symphonie lente. Si tu la forces, tu casses l’harmonie.
Adrien Mooney
Je suis à 1,2 depuis 2 ans et je vais super bien. Mais j’ai perdu 15 kg et j’ai dû baisser ma dose de 100 à 75. J’ai oublié de le dire à mon doc et j’ai eu une accélération du cœur. Ca m’a fait peur. Faites attention à votre poids. Et buvez pas de café 2h avant la pilule. C’est pas un conseil c’est une survie.
Sylvain C
Les médecins français sont des cons. Ils veulent que tu sois dans la norme mais pas dans ta norme. Moi j’ai une TSH à 3,1 et je suis épuisé. Mais ils disent "c’est normal". Normal pour qui ? Pour un robot ? J’ai demandé du T3 et ils m’ont traité de charlatan. La France est un pays où on soigne les chiffres, pas les gens. #FranceCancer
lou viv
TSH... TSH... TSH... toujours TSH... et si c’était juste un mensonge ?
Kate Orson
LOL t’as vu ça ? La TSH est un mensonge ? 😂 Moi j’ai un test à domicile qui dit que je suis hyperthyroïdien… mais je suis fatigué comme un zombie. Donc soit la TSH ment, soit mon corps ment. Ou alors… c’est les ondes 5G qui bloquent les hormones ? 🤔📡 #HashimotoVs5G