Quand un médicament perd son brevet, tout change
Un médicament breveté coûte souvent des centaines, voire des milliers d’euros par mois. Mais dès que le brevet expire, son prix peut chuter de 80 % en moins d’un an. Ce n’est pas une simple réduction : c’est une révolution pour les patients et les systèmes de santé. En 2026, plus de 45 brevets de médicaments biologiques et 215 brevets de molécules classiques expirent aux États-Unis seulement. En Suisse et en Europe, les effets sont tout aussi importants, même si les mécanismes de prix sont différents. Ce qui se passe après l’expiration du brevet ne dépend pas du hasard. C’est un processus complexe, et tout le monde - patients, pharmacies, hôpitaux, assurances - doit se préparer à l’avance.
Pourquoi les brevets expirent-ils, et que se passe-t-il ensuite ?
Les brevets pharmaceutiques durent normalement 20 ans à partir de leur dépôt. Mais entre la recherche, les essais cliniques et l’approbation réglementaire, il reste souvent seulement 7 à 10 ans pour vendre le médicament sans concurrence. C’est pendant cette période que les laboratoires récupèrent leurs coûts de développement - parfois jusqu’à 2,6 milliards de dollars par médicament. Quand le brevet expire, d’autres entreprises peuvent produire des versions génériques ou biosimilaires. Ces copies ne sont pas des imitations : elles doivent prouver qu’elles sont aussi efficaces et sûres que le médicament d’origine. Les génériques doivent montrer une bioéquivalence entre 80 % et 125 % du médicament original. Cela signifie que leur action dans le corps est très similaire. Mais ils contiennent souvent des excipients différents, ce qui peut causer des effets secondaires chez certains patients.
Les génériques ne sont pas tous pareils - et les biosimilaires sont encore plus complexes
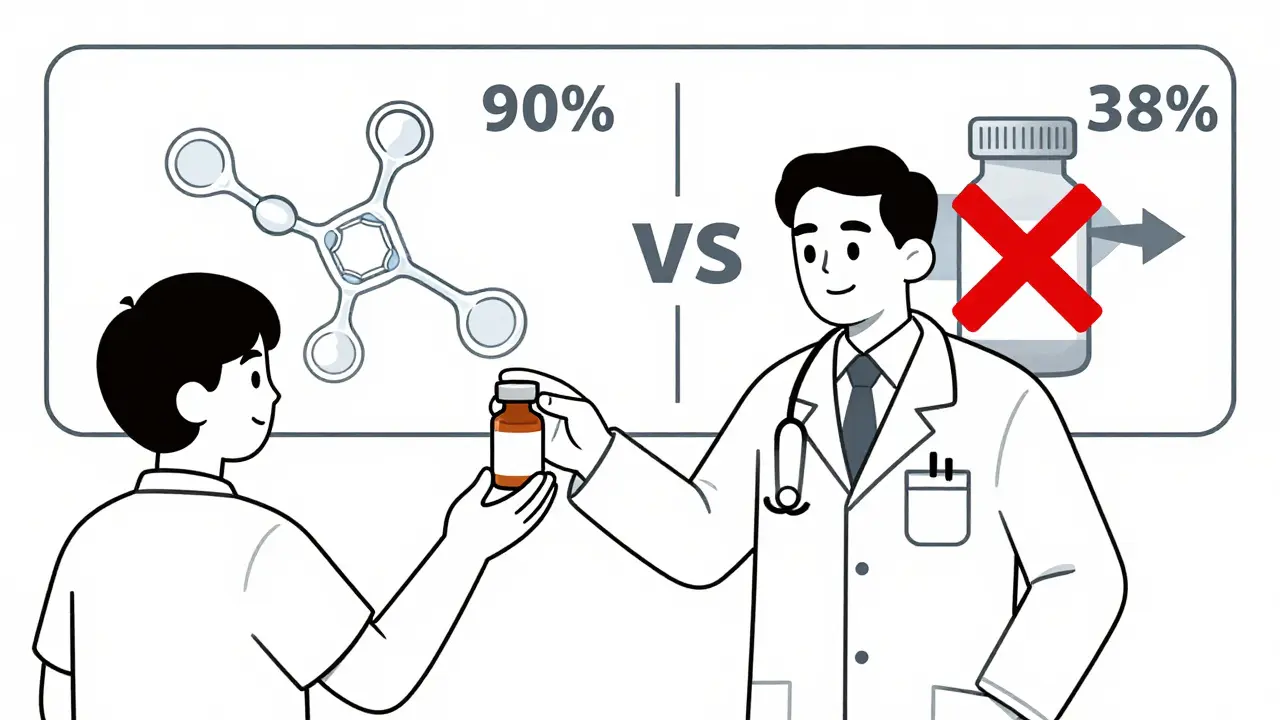
Les médicaments classiques (petites molécules) comme l’atorvastatine ou le metformin deviennent rapidement des génériques bon marché. En un an, 90 % des prescriptions passent aux génériques. Mais les médicaments biologiques - comme les traitements contre le cancer ou les maladies auto-immunes - sont autre chose. Ce sont des protéines vivantes, produites dans des cellules vivantes. Copier ces médicaments n’est pas comme copier une pilule. C’est comme essayer de reproduire une œuvre d’art à l’identique avec des outils différents. Les biosimilaires sont plus chers à produire, plus longs à approuver, et moins souvent adoptés. Même deux ans après leur arrivée sur le marché, seuls 38 % des patients passent aux biosimilaires, contre plus de 90 % pour les génériques classiques. Dans l’immunologie, la pénétration des biosimilaires est encore plus lente, à cause de la complexité des dispositifs d’administration et de la méfiance des médecins.
Les laboratoires ne se contentent pas d’attendre la fin du brevet
Les grands laboratoires ne laissent pas leurs médicaments les plus rentables tomber sans résistance. Ils utilisent des stratégies pour repousser la concurrence. Par exemple, ils déposent des brevets secondaires sur des versions légèrement modifiées du médicament : une nouvelle forme à libération prolongée, un nouvel isomère, une association avec un autre composé. C’est ce qu’on appelle les « thicket de brevets » : une forêt de brevets autour d’un seul médicament. Dans 80 % des 100 médicaments les plus vendus, il y a plus d’une dizaine de brevets secondaires. Certains même paient des fabricants de génériques pour retarder leur entrée sur le marché - ce qu’on appelle les « pay-for-delay ». Ces pratiques sont de plus en plus surveillées, mais elles existent encore. En 2023, les États-Unis ont enregistré une baisse de 35 % de ces accords, mais ils ne sont pas disparus.
Que doivent faire les systèmes de santé avant l’expiration ?
Un hôpital ou une caisse d’assurance qui attend l’expiration du brevet pour agir perd déjà de l’argent. Les meilleures organisations commencent à planifier deux ans à l’avance. Voici ce qu’elles font :
- Créent une équipe dédiée : pharmacien, médecin, financier, responsable des contrats.
- Identifient tous les médicaments dont le brevet expire dans les 24 prochains mois.
- Étudient la pipeline de génériques et biosimilaires : qui les produit ? Quand arrivent-ils ? Quel sera leur prix ?
- Modifient leur liste de médicaments remboursés (formulary) : remplacent le médicament d’origine par le générique le moins cher, mais aussi le plus fiable.
- Renégocient les contrats avec les fournisseurs pour profiter de la chute des prix.
- Préparent des guides pour les médecins et les patients sur les substitutions thérapeutiques.
Les systèmes qui agissent à 24 mois avant l’expiration enregistrent jusqu’à 22 % d’économies supplémentaires par médicament - soit près de 4,7 millions d’euros en moyenne par produit. Ceux qui attendent 12 mois n’obtiennent que 3,8 millions.
Les patients doivent aussi être préparés - et protégés
Un patient qui prend un médicament depuis des années peut se retrouver soudainement avec une pilule différente. Il peut ne pas comprendre pourquoi. Il peut craindre que ce soit moins efficace. En 2022, 42 % des bénéficiaires de Medicare ont vu leur traitement changé après l’expiration d’un brevet. 28 % ont été confus. 37 % ont signalé des effets secondaires nouveaux après le passage au générique, même si les études montrent que les génériques sont aussi sûrs. Ce n’est pas une question de qualité, mais de perception et de tolérance individuelle. Les patients doivent être informés à l’avance. Les pharmacies et les médecins doivent expliquer : « Ce n’est pas un autre médicament. C’est la même substance active, à un prix bien plus bas. » Des brochures simples, des réunions d’information, des questionnaires de suivi après le changement - tout cela réduit les abandons de traitement et les hospitalisations évitables.

La Suisse et l’Europe ont un avantage… mais pas une solution parfaite
En Europe, les prix des médicaments sont souvent liés à un prix de référence. Si un générique arrive, le prix du médicament d’origine tombe automatiquement. En Suisse, le système est plus transparent qu’aux États-Unis. Les génériques atteignent 85 % de part de marché en un an. Mais même ici, les biosimilaires peinent à s’imposer. Les médecins hésitent. Les patients craignent. Les hôpitaux ne disposent pas toujours des outils pour suivre les 1 400 dates d’expiration annuelles. Et les petites cliniques n’ont pas les ressources pour planifier à long terme. La technologie peut aider : des logiciels comme PatentSight permettent de suivre automatiquement les brevets et les pipelines de génériques. Mais seulement 65 % des grands systèmes les utilisent. Les petits acteurs restent en retard.
Les changements à venir : ce qui va encore bouger d’ici 2028
La loi sur la réduction de l’inflation aux États-Unis, entrée en vigueur en 2022, permet à Medicare de négocier les prix de certains médicaments après expiration du brevet. À partir de 2026, 10 à 20 médicaments par an pourraient être concernés. En Europe, les autorités renforcent les règles contre les « product hopping » - quand un laboratoire change légèrement un médicament pour éviter les génériques. L’Agence européenne des médicaments accélère aussi l’approbation des génériques complexes. D’ici 2028, les biosimilaires pourraient représenter 45 % du marché des biologiques, contre 27 % aujourd’hui. Cela pourrait générer plus de 150 milliards d’euros d’économies. Mais les nouveaux traitements - comme les thérapies géniques - posent de nouvelles questions : comment breveter une thérapie qui modifie l’ADN d’un patient ? Les règles actuelles ne sont pas faites pour ça.
Que faire maintenant ?
Si vous êtes patient : ne changez pas de médicament sans parler à votre médecin ou pharmacien. Posez des questions : « Est-ce un générique ? Est-ce que je peux le prendre ? Y a-t-il des différences ? »
Si vous travaillez dans un système de santé : commencez à lister les médicaments dont le brevet expire dans les 24 prochains mois. Utilisez des outils numériques. Formez votre équipe. Parlez aux médecins. Informez les patients. Ne laissez pas le changement vous surprendre.
Le moment où un brevet expire n’est pas une fin. C’est une opportunité - pour réduire les coûts, pour améliorer l’accès, pour rendre les soins plus durables. Mais seulement si tout le monde se prépare à l’avance.
Quelle est la différence entre un générique et un biosimilaire ?
Un générique est une copie exacte d’un médicament à base de petite molécule chimique, comme un antidouleur ou un antihypertenseur. Il contient la même substance active, dans la même dose, et doit prouver une bioéquivalence avec le médicament d’origine. Un biosimilaire, lui, est une version d’un médicament biologique - comme un traitement contre le cancer ou la sclérose en plaques. Ces médicaments sont produits à partir de cellules vivantes, donc impossible de les copier à l’identique. Un biosimilaire doit être très similaire en structure, efficacité et sécurité, mais des différences mineures peuvent exister. C’est pourquoi leur approbation est plus longue et leur adoption plus lente.
Pourquoi les prix des génériques ne chutent-ils pas immédiatement après l’expiration du brevet ?
Dans certains pays, comme les États-Unis, les prix ne tombent pas brutalement à cause des systèmes de remboursement complexes. Les distributeurs, les pharmacies et les assureurs négocient des remises (rebates) avec les laboratoires. Même après l’expiration du brevet, ces remises peuvent maintenir artificiellement les prix élevés. En Europe, les prix sont souvent fixés par référence, donc la chute est plus rapide. Mais même là, il faut du temps pour que les pharmacies et les hôpitaux changent leurs stocks et leurs prescriptions.
Est-ce que les génériques sont aussi efficaces que les médicaments d’origine ?
Oui, selon les agences de santé mondiales, y compris l’OMS et l’Agence européenne des médicaments. Les génériques doivent prouver qu’ils sont bioéquivalents : ils libèrent la même quantité de substance active dans le sang, dans le même délai. Les études montrent qu’ils ont la même efficacité et le même taux d’effets secondaires. Cependant, certains patients peuvent réagir différemment à des excipients (colorants, conservateurs) différents. Si vous avez un effet secondaire après un changement, parlez-en à votre médecin - cela ne veut pas dire que le générique est moins bon, mais que votre corps réagit à un composant différent.
Comment savoir quand un médicament va perdre son brevet ?
Les données sont publiques, mais difficiles à trouver. Dans les pays comme la Suisse ou les États-Unis, les autorités de santé publient les dates d’expiration des brevets. Les systèmes de santé utilisent des logiciels spécialisés comme PatentSight ou LexisNexis. Pour les patients, les pharmacies ou les médecins peuvent consulter les bases de données nationales ou les sites des autorités (comme Swissmedic ou l’ANSM en France). Il n’existe pas encore de site unique et simple pour tout le monde, mais cela va venir. En attendant, demandez à votre pharmacien : « Ce médicament va-t-il avoir un générique bientôt ? »
Quels sont les risques de ne pas planifier l’expiration des brevets ?
Les systèmes de santé qui ne planifient pas risquent de payer trop cher pendant des mois, voire des années, après que des génériques bon marché soient disponibles. Ils peuvent aussi subir des ruptures de stock quand les nouveaux fournisseurs ne sont pas prêts. Pour les patients, le risque est de changer de traitement sans explication, ce qui peut entraîner une interruption du traitement, une mauvaise adhésion, ou des effets secondaires inattendus. En 2023, 65 % des pharmacies d’hôpitaux ont signalé des pénuries temporaires après l’entrée des génériques, car les chaînes d’approvisionnement n’étaient pas prêtes. La planification évite tout ça.





13 commentaires
fleur challis
Ah oui bien sûr, les labos sont des saints qui veulent juste nous sauver... jusqu’au jour où ils vendent leurs brevets à un fonds d’investissement qui fait du profit sur la misère des patients. 😏
vincent PLUTA
Je travaille dans un hôpital et on a commencé à planifier il y a 18 mois. On a économisé 2,1 millions d’euros sur trois médicaments seulement. La clé ? Ne pas attendre que le brevet expire pour agir. C’est une question de logistique, pas de chance.
Nicole Frie
Et les patients qui ont des allergies aux colorants dans les génériques ? On les oublie toujours, non ? Comme si leur corps était un bug à corriger.
Antoine Boyer
La planification à 24 mois est cruciale. Les équipes qui attendent perdent non seulement de l’argent, mais aussi la confiance des patients. Il faut une communication claire, structurée, et transparente. C’est une question d’éthique professionnelle.
Yseult Vrabel
On parle de 150 milliards d’euros d’économies... mais qui en profite vraiment ? Les assureurs ? Les banques ? Pas les patients. Ce n’est pas une révolution, c’est un transfert de richesse. Et on appelle ça "progrès" ? 🤡
Jeanne Noël-Métayer
Les biosimilaires ne sont pas des génériques. Leur comparabilité pharmacocinétique est démontrée par des études de non-infériorité, pas de bioéquivalence. La régulation EMA exige des données de pharmacovigilance longitudinales, ce qui explique la lenteur d’adoption. C’est une question de niveau de preuve, pas de méfiance irrationnelle.
Dominique Hodgson
La Suisse est trop douce avec les labos. Aux USA ils ont déjà négocié 10 médicaments. Ici on attend que les patients meurent pour agir. C’est pas de la santé c’est de la démission
Alain Sauvage
Je trouve ça fascinant. Les patients craignent les génériques, mais ils acceptent sans sourciller des médicaments de marque qui coûtent 10 fois plus. C’est une question de psychologie sociale plus que de science. On a peur de l’inconnu, même quand c’est mieux.
Clio Goudig
Tout le monde parle de planification... mais personne ne parle de ceux qui n’ont pas accès à ces outils. Les petites cliniques, les médecins de campagne, les patients sans couverture. Vous parlez d’économies, moi je vois des inégalités.
Eveline Hemmerechts
C’est triste. On a créé un système où la vie d’un patient dépend de la date d’expiration d’un brevet. On appelle ça de la médecine ? Moi je vois un marché financier avec des scalpels.
Dani Kappler
Et les thérapies géniques ? On va vraiment breveter l’ADN d’un humain ? C’est pas un peu comme breveter l’air qu’on respire ?
Emily Elise
Les génériques, c’est la révolution silencieuse qui sauve des vies chaque jour. Arrêtez de les vilipender. Ils sont sûrs, efficaces, et accessibles. C’est la santé publique en action.
Bram VAN DEURZEN
L’article est rigoureux, bien structuré, et fondé sur des données solides. Toutefois, il néglige l’impact psychologique de la substitution thérapeutique sur la relation médecin-patient, qui constitue un pilier fondamental de la confiance clinique.